Opstipacija je otežana ili rijetka defekacija, tvrda stolica ili osjećaj nepotpunog pražnjenja crijeva.
Opstipaciju se okrivljuje za mnoge tegobe, mučninu, umor, glavobolju, križobolju, oslabljen apetit itd.).
Opsesivno-kompulzivni bolesnici često osjećaju potrebu da se svakodnevno riješe »nečistih« tvari. Takve osobe često provode previše vremena na nužniku ili postaju kronični korisnici sredstava za čišćenje (laksativa ili purgativa).
Obrada
Anamneza treba utvrditi sadašnju i raniju anamnezu (odnosno onu cijeloživotnu) redovitosti odnosno učestalosti stolice, njezine konzistencije, potrebu za napinjanjem ili izvođenjem manevara (npr. pritiskanje međice, glutealnog područja, rektovaginalne stijenke) prilikom defekacije, zadovoljstvo nakon defekacije te učestalost i trajanje primjene laksativa ili klizmi. Važni istovremeni simptomi obuhvaćaju prisutnost, količinu i trajanje krvarenja u stolici.
Istovremeno se traže simptomi uzročnih poremećaja, uključujući promjenu promjera stolice ili nalaz krvi u njoj (što ukazuje na rak). Također treba tražiti sistemske simptome koji ukazuju na kroničnu bolest (npr. mršavljenje).
Ranija anamneza treba sadržavati pitanja o mogućim poznatim uzrocima zatvora, uključujući prethodne operacije u trbuhu, poremećaj rada štitnjače (hipotireozu), šećernu bolest, neurološke poremećaje (npr. Parkinsonovu bolest, multiplu sklerozu) i ozljedu kralježnične moždine. Treba utvrditi koji su lijekovi propisani na recept kao i koji se uzimaju bez recepta, a koji mogu dovesti do zatvora(npr. antikolinergici i opijati)
ZNAKOVI ZA UZBUNU
- Distendiran, napet trbuh
- Povraćanje
- Krv u stolici
- Mršavljenje
- Teška opstipacija s nedavnim početkom/pogoršanjem u starijih bolesnika
Kronična opstipacija: Određeni simptomi (npr. osjećaj anorektalne zapriječenosti, dugotrajna ili otežana defekacija), osobito u povezanosti s poremećenim (odnosno smanjenim ili povećanim) pokretima perineuma tijekom simulacije defekacije ukazuju na poremećaj defekacije. Prejako napinjanje ili dugotrajna i nezadovoljavajuća defekacija, uz digitalno pražnjenje anusa, također ukazuju na poremećaj defekacije.
FIZIKALNI PREGLED
Općim pregledom se traže znakovi sistemske bolesti, uključujući vrućicu i kaheksiju. Palpacijom se traže mase u trbuhu. Rektalni pregled treba učiniti ne samo zbog fisura, striktura, krvi ili masa (uključujući fekalnu impakciju) već i zbog utvrđivanja analnog tonusa u mirovanju (puborektalno »podizanje« kad bolesnik stisne analni sfinkter), spuštanja perineuma tijekom simulirane defekacije i rektalnog osjeta. Bolesnici s poremećajima defekacije mogu imati povišen analni tonus u mirovanju (ili anizam), smanjen (odnosno <2 cm) ili povećan (odnosno >4 cm) perinalni pomak i/ili paradoksalnu kontrakciju puborektalnog mišića tijekom simulacije defekacije.
Liječenje
- Povećati količinu vlakana u prehrani
- Može se pokušati s kratkotrajnom primjenom osmotskih laksativa
- Može se uvesti primjena klizmi jednokratno ili višekratno hidrokolon terapija 5-10 ciklusa
- Razmisliti o prestanku uzimanja uzročnog lijeka (neki mogu biti neophodni)
Prehrana i ponašanje: Prehrana treba sadržavati dovoljno vlakana (tipično 15 do 20 g/dan) kako bi se osigurao dovoljni volumen stolice. Biljna vlakna, koja su najvećim dijelom neprobavljiva i ne apsorbiraju se, povećavaju volumen stolice. Nadomještanje vlakana je osobito učinkovito kod liječenja opstipacije s normalnom pasažom ali nije jako učinkovito kod opstipacije s usporenom pasažom ili kod poremećaja defekacije.
Korisne mogu biti promjene načina života. Bolesnik treba pokušati prazniti crijeva svakoga dana u isto vrijeme, po mogućnosti 15 do 45 min. nakon doručka, jer probava hrane potiče pokrete crijeva.
Liječnici moraju objasniti kako svakodnevno pražnjenje crijeva nije obavezno, kako crijevima treba dati priliku za funkcioniranje i da im česta primjena laksativa ili klizmi (> jednom/3 dana) tu priliku uskraćuje.
Vrste laksativa: Tvari koje povećavaju obujam stolice (npr. psilij, Ca polikarbolfil, metilceluloza) djeluju sporo i nježno te predstavljaju najbezopasnije tvari koje potiču pražnjenje stolice. Pravilna primjena obuhvaća postupno povećanje doze – za sprječavanje tvrde stolice najbolje je uzimanje 3 ili 4 puta dnevno uz dovoljno tekućine (npr. uz dodatak 500 ml tekućine dnevno) – sve dok stolica ne postane meška i obilnija.
Klizme se mogu primjenjivati, kako one od vode iz slavine, tako i one od kupovnih hipertoničnih otopina.
NAJVAŽNIJE
- Lijekovi su česti uzroci zatvora (npr. kronična zloporaba laksativa, uzimanje antikolinergika ili opijata).
- Kad je opstipacija akutna i teška treba misliti na opstrukciju crijeva.
- Ako ne postoje znakovi za uzbunu i nakon isključenja disfunkcije dna zdjelice, razumno je poduzeti simptomatsko liječenje.

 Što je ultrazvuk trbuha?
Što je ultrazvuk trbuha?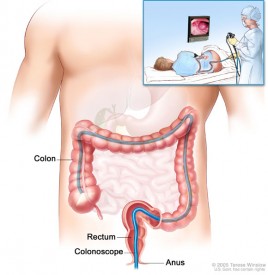 Što možete očekivati tijekom kolonoskopije?
Što možete očekivati tijekom kolonoskopije?